Vorhofflimmern Geht die Ära der Vitamin-K-Antagonisten zu Ende?
Die Grosskreislaufembolie stellt das hauptsächliche Risiko des chronischen oder paroxysmalen Vorhofflimmerns dar. Vitamin-K-Antagonisten (Warfarin, Kumarin, usw.) sind etabliert und indiziert ausser bei Kontraindikationen. Neue antithrombotische Medikamente und die Möglichkeit, das in den meisten Fällen den Thrombus produzierende linke Vorhofohr perkutan oder chirurgisch zu verschliessen, stellen dieses Dogma in Frage.
Vitamin-K-Antagonisten
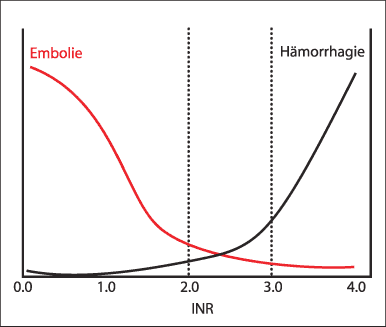
Orale Vitamin-K-Antagonisten reduzieren das Risiko eines Hirnschlags im Rahmen des Vorhofflimmerns um ca. 3% pro Jahr oder relativ um 2/3. In der Sekundärprävention ist die Risikoreduktion grösser. Azetylsalizylsäure hat sich als nicht kompetitiv erwiesen trotz des kleineren Risikos von zerebralen Hämorrhagien. Bei der über 65-jährigen Bevölkerung macht Vorhofflimmern jedem Zwanzigsten zu schaffen. Nur ein Drittel der Betroffenen wird indessen antikoaguliert. Angst vor Blutungen, umständliche Einstellungsmethoden mit engem therapeutischen Fenster (s. Abbildung 1) und persönliche Abneigungen sind die Hauptgründe dafür.
Abbildung 1: Risiko-Nutzen-Schema der oralen Antikoagulation mit Vitamin-K-Antagonisten
(INR = International Normalized Ratio)
Neue Blutverdünnungsmedikamente
Die Koagulation wird durch den Faktor II (Thrombin) verursacht. Er katalysiert die Fibrinbildung. Beim Thrombin greifen die Heparine ein. Sie sind indes nicht oral verabreichbar und abhängig vom Vorhandensein des Faktors Antithrombin III. Neu ist der orale direkte Thrombininhibitor Ximelagatran. Er wird zu 20% absorbiert und in die aktive Substanz Melagatran umgewandelt. Zwei Verabreichungen pro Tag sind notwendig. Die Wirkung konventioneller Vitamin-K-Antagonisten wurde in grossen randomisierten Studien bei Patienten mit Vorhofflimmern mit Ximelagatran zumindest erreicht bei tendenziell weniger Blutungsrisiko und Wegfallen der INR-Kontrollen. Bei über 10000 Studienpatienten traten unter Ximelagatran in ca. 6% Leberenzymstörungen auf, die allerdings auch bei fortgesetzter Therapie reversibel waren. In Einzelfällen wurden klinisch relevante Leberschäden vermutet, aber in keinem nachgewiesen.
Noch weit von der Markteinführung entfernt sind andere Faktor-II-Antagonisten wie das BIBR 953, das BIBR 1048 sowie das Idraparinux. Letzteres muss einmal wöchentlich subkutan gespritzt werden, soll aber demnächst auch in oraler Form erhältlich werden.
Eine valable Alternative stellen neue Plättchenhemmer bzw. deren Kombination dar. Es ist z.B. denkbar, dass Azetylsalizylsäure kombiniert mit Clopidogrel der Thrombinhemmung ebenbürtig oder gar überlegen ist. Die ACTIVE-Studie untersucht das derzeit bei über 6000 Patienten.
Ausschaltung des linken Vorhofohrs
Beim nicht rheumatischen Vorhofflimmern wird davon ausgegangen, dass über 90% der systemischen Embolien vom Vorhofohr und nicht vom Vorhof selbst ausgehen. Unter diese Hypothese haben Herzchirurgen seit fast 70 Jahren gelegentlich das Vorhofohr abgesetzt oder verschlossen, wenn z.B. eine Mitralklappenoperation anstand und die Patienten bereits im Vorhofflimmern waren. Resultate wurden indes nie systematisch analysiert. Einzig beim Ausschalten des Vorhofohrs zusammen mit einer MAZE (Labyrinthschnitte)-Operation zur Prävention des Vorhofflimmerns konnte eine Reduktion von zerebralen Embolien im Verlauf festgestellt werden. Es bleibt unklar, zu welchem Anteil die beiden Massnahmen für dieses Resultat verantwortlich zeichnen. Seit 2003 ist eine randomisierte Studie über die Obliteration des linken Vorhofsohrs anlässlich von geschlossenen Herzoperationen (Bypasschirurgie) im Gang. Ihr klinisches Interesse kann nicht überbewertet werden und die Resultate werden mit Spannung erwartet. Sollte ein günstiger Effekt des Vorhofohrverschlusses festgestellt werden, würde dies zwangsläufig fester Bestandteil aller Herzoperationen. Zudem wäre der Nutzen der isolierten Vorhofohrabsetzung (z.B. thorakoskopisch) zu evaluieren.
In diesem Zusammenhang ist der katethergestützte Vorhofohrverschluss von Interesse. Eine erste Serie wurde im Jahr 2002 publiziert. Sie verwendete das System PLAATO (s. Abbildung 2). Inzwischen wurde diese Technik weltweit bei ca. 200 Patienten angewendet, davon 1 Mal in der Schweiz (Bern). Eine Embolisation trat lediglich 1 Mal auf. Hingegen kam es bei 5-10% der Fälle zu Perikardblutungen (wohl wegen der Fixationshäkchen). Thromboembolische Ereignisse dieser nicht weiter antikoagulierten aber mit Plättchenhemmer behandelten älteren Patienten kamen vereinzelt vor. Wie diese Therapie dem Vergleich zur traditionellen Antikoagulation standhält wird in einer randomisierten Studie untersucht.
Das Einsetzen eines PLAATO-Schirms ist technisch aufwändig und verlangt eine Vollnarkose, da den betagten Patienten eine transösophageale Echokardiographie in Rückenlage nicht zugemutet werden kann. Eine intrakardiale echokardiographische Eingriffsführung ist zwar technisch möglich, erfordert aber das Einführen der Echosonde transseptal in den linken Vorhof um das Vorhofohr einzusehen. Ausserdem verdoppelt dies beinahe die bereits beträchtlichen Materialkosten.
Angesichts der einfachen Handhabung der Amplatzerschirme beim Verschluss eines Foramen ovale oder eines Vorhofseptumdefekts wurde in Bern im Jahre 2002 weltweit erstmals beim wachen Patienten ein Vorhofohrverschluss mit einem solchen Schirm durchgeführt. Die Abbildung 3 illustriert diese Technik. Zwischenzeitlich wurden ca. 30 Patienten so behandelt (20 in Bern und 10 in den USA).
Thromboembolische Ereignisse sind bei den behandelten Patienten nicht mehr aufgetreten unter Clopidogrel für 1 Monat und Azetylsalizylsäure für 6 Monate. Angesichts der kumulativen Beobachtungszeit von 30 Patientenjahren wären ca. 3-5 Ereignisse unter Antikoagulation zu erwarten gewesen. Allerdings kam es bei 4 Patienten zu Schirmembolisationen, die zwar klinisch nicht wahrgenommen wurden, in allen Fällen aber einen Zusatzeingriff erforderten. Ein dritter Verschlussschirm-Typ wurde bei ungefähr 30 Patienten evaluiert (s. Abbildung 4). Trotz kleiner Ösen am Drahtgerüst, die wie Häkchen Rückhalt bieten sollten ohne die Gefahr von Perforation, kam es zu einigen Embolisationen, so dass der Schirm derzeit überarbeitet wird.
Schlussfolgerung
Absolute Kontraindikationen gegen Vitamin-K-Antagonisten sind selten, relative aber häufig. Ausserdem schützt diese Therapie nur partiell gegen systemische Embolien beim Vorhofflimmern. Neue Medikamente sind zum Teil einfacher zu verabreichen und zu überwachen und versprechen einen besseren Schutz, zumal wenn sie in Kombination verabreicht werden. Die chirurgische oder katethertechnische Ausschaltung des linken Vorhofohrs stellt eine mechanistische Alternative dar, deren Gleichwertigkeit (geschweige Überlegenheit) gegenüber der medikamentösen Therapie noch nicht untersucht ist. Zumindest bei ohnehin erforderlichen Herzeingriffen kann sie den Patienten angeboten werden. Schlüssige randomisierte Studien sind schwierig durchzuführen, da die Medikamente, vor allem aber die Verschlussschirme laufend verbessert werden.
Prof. Dr. med. Bernhard Meier, Schweizer Herz- und Gefässzentrum Bern, Universitätsklinik Inselspital, Bern.
|